Nguyên tắc sử dụng kháng sinh mới nhất theo hướng dẫn của Bộ Y tế – https://dvn.com.vn
Mục Lục
1. Lựa chọn kháng sinh và liều dùng
- Lựa chọn thuốc kháng sinh phụ thuộc hai yếu tố: người bệnh và vi khuẩn gây bệnh. Yếu tố liên quan đến người bệnh cần xem xét bao gồm: lứa tuổi, tiền sử dị ứng thuốc, chức năng gan – thận, tình trạng suy giảm miễn dịch, mức độ nặng của bệnh, bệnh mắc kèm, cơ địa dị ứng… Nếu là phụ nữ: cần lưu ý đối tượng phụ nữ có thai, đang cho con bú để cân nhắc lợi ích/nguy cơ. Về vi khuẩn: loại vi khuẩn, độ nhạy cảm với kháng sinh của vi khuẩn. Cần cập nhật tình hình kháng kháng sinh để có lựa chọn phù hợp. Cần lưu ý các biện pháp phối hợp để làm giảm mật độ vi khuẩn và tăng nồng độ kháng sinh tại ổ nhiễm khuẩn như làm sạch ổ mủ, dẫn lưu, loại bỏ tổ chức hoại tử… khi cần.
- Chính sách kê đơn kháng sinh nhằm giảm tỷ lệ phát sinh vi khuẩn kháng thuốc và đạt được tính kinh tế hợp lý trong điều trị. Với những kháng sinh mới, phổ rộng, chỉ định sẽ phải hạn chế cho những trường hợp có bằng chứng là các kháng sinh đang dùng đã bị kháng.
- Liều dùng của kháng sinh phụ thuộc nhiều yếu tố: tuổi người bệnh, cân nặng, chức năng gan – thận, mức độ nặng của bệnh. Do đặc điểm khác biệt về dược động học, liều lượng cho trẻ em, đặc biệt là trẻ sơ sinh và nhũ nhi có hướng dẫn riêng theo từng chuyên luận. Liều lượng trong các tài liệu hướng dẫn chỉ là gợi ý ban đầu. Không có liều chuẩn cho các trường hợp nhiễm khuẩn nặng. Kê đơn không đủ liều sẽ dẫn đến thất bại điều trị và tăng tỷ lệ vi khuẩn kháng thuốc. Ngược lại, với những kháng sinh có độc tính cao, phạm vi điều trị hẹp (ví dụ: các aminoglycosid, polypeptide), phải bảo đảm nồng độ thuốc trong máu theo khuyến cáo để tránh độc tính, do vậy, việc giám sát nồng độ thuốc trong máu nên đƣợc triển khai.
2. Sử dụng kháng sinh dự trữ
Kháng sinh dự trữ ( KSDP ) là việc sử dụng kháng sinh trước khi xảy ra nhiễm khuẩn nhằm mục đích mục tiêu ngăn ngừa hiện tượng kỳ lạ này .
Kháng sinh dự trữ nhằm mục đích giảm tần xuất nhiễm khuẩn tại vị trí hoặc cơ quan được phẫu thuật, không dự trữ nhiễm khuẩn body toàn thân hoặc vị trí cách xa nơi được phẫu thuật [ 10 ] .
a ) Chỉ định sử dụng kháng sinh dự trữ ( Phụ lục 2, 3 ) :
- Phẫu thuật được chia làm 4 loại: Phẫu thuật sạch, phẫu thuật sạch – nhiễm, phẫu thuật nhiễm và phẫu thuật bẩn (theo phụ lục…).
- Kháng sinh dự phòng được chỉ định cho tất cả các can thiệp phẫu thuật thuộc phẫu thuật sạch – nhiễm.
- Trong phẫu thuật sạch, liệu pháp kháng sinh dự phòng nên áp dụng với một số can thiệp ngoại khoa nặng, có thể ảnh hưởng tới sự sống còn và/hoặc chức năng sống (phẫu thuật chỉnh hình, phẫu thuật tim và mạch máu, phẫu thuật thần kinh, phẫu thuật nhãn khoa)
- Phẫu thuật nhiễm và phẫu thuật bẩn: kháng sinh đóng vai trò trị liệu. Kháng sinh dự phòng không ngăn ngừa nhiễm khuẩn mà ngăn ngừa nhiễm khuẩn đã xảy ra không phát triển.
b ) Lựa chọn kháng sinh dự trữ :
- Kháng sinh có phổ tác dụng phù hợp với các chủng vi khuẩn chính thường gây nhiễm khuẩn tại vết mổ cũng như tình trạng kháng thuốc tại địa phương, đặc biệt trong từng bệnh viện
- Kháng sinh ít hoặc không gây tác dụng phụ hay các phản ứng có hại, độc tính của thuốc càng ít càng tốt. Không sử dụng các kháng sinh có nguy cơ gây độc không dự đoán được và có mức độ gây độc nặng không phụ thuộc liều (VD: kháng sinh nhóm phenicol và sunfamid gây giảm bạch cầu miễn dịch dị ứng, hội chứng Lyell).
- Kháng sinh không tương tác với các thuốc dùng để gây mê (VD polymyxin, aminosid).
- Kháng sinh ít có khả năng chọn lọc vi khuẩn đề kháng kháng sinh và thay đổi hệ vi khuẩn thường trú.
- Khả năng khuếch tán của kháng sinh trong mô tế bào phải cho phép đạt nồng độ thuốc cao hơn nồng kháng khuẩn tối thiểu của vi khuẩn gây nhiễm.
- Liệu pháp kháng sinh dự phòng có chi phí hợp lý, thấp hơn chi phí kháng sinh trị liệu lâm sàng.
c ) Liều kháng sinh dự trữ :
Liều kháng sinh dự phòng tương đương liều điều trị mạnh nhất của kháng sinh đó (Phụ lục 2).
Bạn đang đọc: Nguyên tắc sử dụng kháng sinh mới nhất theo hướng dẫn của Bộ Y tế – https://dvn.com.vn
d ) Đường dùng thuốc
- Đường tĩnh mạch: Thường được lựa chọn do nhanh đạt nồng độ thuốc trong máu và mô tế bào.
- Đường tiêm bắp: có thể sử dụng nhưng không đảm bảo về tốc độ hấp thu của thuốc và không ổn định
- Đường uống: Chỉ dùng khi chuẩn bị phẫu thuật trực tràng, đại tràng
- Đường tại chỗ: Hiệu quả thay đổi theo từng loại phẫu thuật (trong phẫu thuật thay khớp, sử dụng chất xi măng tẩm kháng sinh)
e ) Thời gian dùng thuốc
- Thời gian sử dụng kháng sinh dự phòng nên trong vòng 60 phút trước khi tiến hành phẫu thuật và gần thời điểm rạch da.
- Cephalosporins tiêm tĩnh mạch trong 3 – 5 phút ngay trước thủ thuật và đạt nồng độ cần thiết ở da sau vài phút.
- Vancomycin và ciprofloxacin cần phải đƣợc dùng trước MỘT GIỜ và HOÀN THÀNH việc truyền trước khi bắt đầu rạch da.
- Clindamycin cần được truyền xong trước 10 – 20 phút.
- Gentamicin cần được dùng 1 liều duy nhất 5 mg/kg để tối đa hóa sự thấm vào mô và giảm thiểu độc tính. Nếu người bệnh lọc máu hoặc ClCr < 20 ml/phút, dùng liều 2 mg/kg.
- Đối với phẫu thuật mổ lấy thai, kháng sinh dự phòng có thể dùng trước khi rạch da hoặc sau khi kẹp dây rốn để giảm biến chứng nhiễm khuẩn ở mẹ.
- Bổ sung liều trong thời gian phẫu thuật:
Trong phẫu thuật tim lê dài hơn 4 giờ, cần bổ trợ thêm một liều kháng sinh .
Trong trường hợp mất máu với thể tích trên 1500 ml ở người lớn, và trên 25 ml / kg ở trẻ nhỏ, nên bổ trợ liều kháng sinh dự trữ sau khi bổ trợ dịch thay thế sửa chữa .
g ) Lưu ý khi sử dụng kháng sinh dự trữ :
– Không dùng kháng sinh để dự trữ cho những nhiễm khuẩn tương quan đến chăm nom sau mổ và những nhiễm khuẩn xảy ra trong lúc mổ .
– Nguy cơ khi sử dụng kháng sinh dự trữ :
+ Dị ứng thuốc .
+ Sốc phản vệ .
+ Tiêu chảy do kháng sinh .
+ Nhiễm khuẩn do vi trùng Clostridium difficile .
+ Vi khuẩn đề kháng kháng sinh .
+ Lây truyền vi trùng đa kháng .
3. Sử dụng kháng sinh điều trị theo kinh nghiệm tay nghề
– Điều trị kháng sinh theo kinh nghiệm tay nghề khi chưa có vật chứng về vi trùng học do không có điều kiện kèm theo nuôi cấy vi trùng ( do không có Labo vi sinh, không hề lấy được bệnh phẩm ), hoặc khi đã nuôi cấy mà không phát hiện được nhưng có vật chứng lâm sàng rõ ràng về nhiễm khuẩn .
– Phác đồ sử dụng kháng sinh theo kinh nghiệm tay nghề là lựa chọn kháng sinh có phổ hẹp nhất gần với hầu hết những tác nhân gây bệnh hoặc với những vi trùng nguy hại hoàn toàn có thể gặp trong từng loại nhiễm khuẩn .
– Kháng sinh phải có năng lực đến được vị trí nhiễm khuẩn với nồng độ hiệu suất cao nhưng không gây độc .
– Trước khi mở màn điều trị, cố gắng nỗ lực lấy mẫu bệnh phẩm để phân lập vi trùng trong những trường hợp hoàn toàn có thể để kiểm soát và điều chỉnh lại kháng sinh tương thích hơn .
– Nên vận dụng mọi giải pháp phát hiện nhanh vi trùng khi hoàn toàn có thể ( Xem Chương II. Đại cương về vi khuẩn học ) để có được cơ sở đúng đắn trong lựa chọn kháng sinh ngay từ đầu .
– Nếu không có dẫn chứng về vi trùng sau 48 giờ điều trị, cần nhìn nhận lại lâm sàng trước khi quyết định hành động liên tục sử dụng kháng sinh .
– Cần liên tục update tình hình dịch tễ và độ nhạy cảm của vi trùng tại địa phương để lựa chọn được kháng sinh tương thích .
4. Sử dụng kháng sinh khi có dẫn chứng vi trùng học
– Nếu có dẫn chứng rõ ràng về vi trùng và hiệu quả của kháng sinh đồ, kháng sinh được lựa chọn là kháng sinh có hiệu suất cao cao nhất với độc tính thấp nhất và có phổ công dụng hẹp nhất gần với những tác nhân gây bệnh được phát hiện .
– Ưu tiên sử dụng kháng sinh đơn độc .
– Phối hợp kháng sinh chỉ thiết yếu nếu :
+ Chứng minh có nhiễm đồng thời nhiều loại vi trùng nên cần phối hợp mới đủ phổ tính năng ( đặc biệt quan trọng những trường hợp hoài nghi có vi trùng kỵ khí hoặc vi trùng nội bào ) .
+ Hoặc khi gặp vi trùng kháng thuốc mạnh, cần phối hợp để tăng thêm tính năng .
+ Hoặc khi điều trị kéo dài, cần phối hợp để giảm nguy cơ kháng thuốc (ví dụ: điều trị lao, HIV…).
5. Lựa chọn đường đưa thuốc
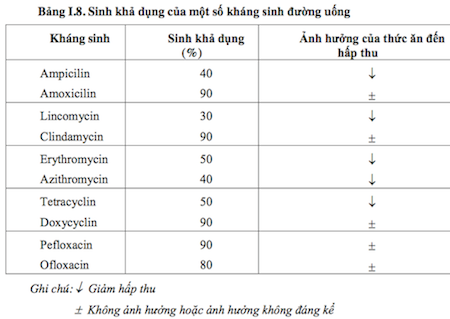
– Đường uống là đường dùng được ưu tiên vì tính tiện lợi, bảo đảm an toàn và giá tiền rẻ. Cần quan tâm lựa chọn kháng sinh có sinh khả dụng cao và ít bị tác động ảnh hưởng bởi thức ăn ( Bảng I. 8 ) .
– Sinh khả dụng từ 50 % trở lên là tốt, từ 80 % trở lên được coi là hấp thu đường uống tương tự như đường tiêm. Những trường hợp này chỉ nên dùng đường tiêm khi không hề uống được. Việc chọn kháng sinh mà năng lực hấp thu ít bị tác động ảnh hưởng bởi thức ăn sẽ bảo vệ được sự tuân thủ điều trị của người bệnh tốt hơn và năng lực điều trị thành công xuất sắc cao hơn .
– Đường tiêm chỉ được dùng trong những trường hợp sau :
+ Khi năng lực hấp thu qua đường tiêu hoá bị tác động ảnh hưởng ( do bệnh lý đường tiêu hoá, khó nuốt, nôn nhiều … ) .
+ Khi cần nồng độ kháng sinh trong máu cao, khó đạt được bằng đường uống : điều trị nhiễm khuẩn ở những tổ chức triển khai khó thấm thuốc ( viêm màng não, màng trong tim, viêm xương khớp nặng … ), nhiễm khuẩn trầm trọng và tiến triển nhanh .
Tuy nhiên, cần xem xét chuyển ngay sang đường uống khi hoàn toàn có thể .
Bảng I. 8. Sinh khả dụng của 1 số ít kháng sinh đường uống
6. Độ dài đợt điều trị kháng sinh
– Độ dài điều trị nhờ vào vào thực trạng nhiễm khuẩn, vị trí nhiễm khuẩn và sức đề kháng của người bệnh. Các trường hợp nhiễm khuẩn nhẹ và trung bình thường đạt hiệu quả sau 7 – 10 ngày nhưng những trường hợp nhiễm khuẩn nặng, nhiễm khuẩn ở những tổ chức triển khai mà kháng sinh khó xâm nhập ( màng tim, màng não, xương-khớp … ), bệnh lao … thì đợt điều trị lê dài hơn nhiều. Tuy nhiên, một số ít bệnh nhiễm khuẩn chỉ cần một đợt ngắn như nhiễm khuẩn tiết niệu – sinh dục chưa biến chứng ( khoảng chừng 3 ngày, thậm chí còn một liều duy nhất ) .
– Sự Open nhiều kháng sinh có thời hạn bán thải lê dài đã được cho phép giảm được đáng kể số lần dùng thuốc trong đợt điều trị, làm thuận tiện hơn cho việc tuân thủ điều trị của người bệnh ; ví dụ : dùng azithromycin chỉ cần một đợt 3 – 5 ngày, thậm chí còn một liều duy nhất .
– Không nên điều trị lê dài để tránh kháng thuốc, tăng tỷ kệ Open tính năng không mong ước và tăng ngân sách điều trị .
7. Lưu ý tác dụng không mong muốn và độc tính khi sử dụng thuốc kháng sinh
– Tất cả những kháng sinh đều hoàn toàn có thể gây ra tính năng không mong ước ( ADR ), do đó cần xem xét rủi ro tiềm ẩn / quyền lợi trước khi quyết định hành động kê đơn. Mặc dù đa phần trường hợp ADR sẽ tự khỏi khi ngừng thuốc nhưng nhiều trường hợp hậu quả rất trầm trọng, ví dụ khi gặp hội chứng Stevens – Johnson, Lyell … ADR nghiêm trọng hoàn toàn có thể dẫn tới tử trận ngay là sốc phản vệ. Các loại phản ứng quá
mẫn thường tương quan đến tiền sử dùng kháng sinh ở người bệnh, do đó phải khai thác tiền sử dị ứng, tiền sử dùng thuốc ở người bệnh trước khi kê đơn và phải luôn sẵn sàng chuẩn bị những phương tiện đi lại chống sốc khi sử dụng kháng sinh .
– Gan và thận là 2 cơ quan chính thải trừ thuốc, do đó sự suy giảm công dụng những cơ quan này dẫn đến giảm năng lực thải trừ kháng sinh, lê dài thời hạn lƣu của thuốc trong khung hình, làm tăng nồng độ dẫn đến tăng độc tính. Do đó phải thận trọng khi kê đơn kháng sinh cho người cao tuổi, người suy giảm tính năng gan – thận vì tỷ suất gặp ADR và độc tính cao hơn ngƣời thông thường .
– Vị trí bài xuất chính chỉ nơi kháng sinh đi qua ở dạng còn hoạt tính. Từ Bảng I. 9 cho thấy hai kháng sinh hoàn toàn có thể ở cùng một nhóm nhưng đặc tính dược động học không giống nhau. Đặc điểm này giúp cho việc lựa chọn kháng sinh theo cơ địa người bệnh .
– Cần hiệu chỉnh lại liều lượng và / hoặc khoảng cách đưa thuốc theo công dụng gan – thận để tránh tăng nồng độ quá mức được cho phép với những kháng sinh có độc tính cao trên gan và / hoặc thận .
– Với người bệnh người bệnh suy thận, phải nhìn nhận tính năng thận theo độ thanh thải creatinin và mức liều tương ứng sẽ được ghi ở mục “ Liều dùng cho người bệnh suy thận ” .
– Với người bệnh suy gan, không có thông số kỹ thuật hiệu chỉnh như với người bệnh suy thận mà phải tuân theo hướng dẫn của nhà phân phối, thường là địa thế căn cứ vào mức độ suy gan theo phân loại Child-Pugh .
Bảng I. 9. Cơ quan bài xuất chính của 1 số ít kháng sinh

Những nội dung chính trong những nguyên tắc trên được tóm tắt thành nguyên tắc
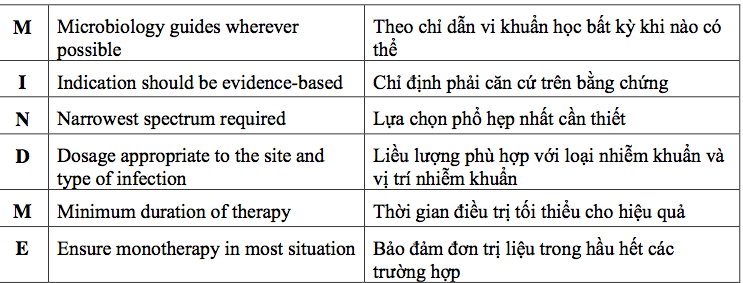
Bảng I.10. Nguyên tắc MINDME trong sử dụng kháng sinh
KẾT LUẬN
Để điều trị thành công xuất sắc nhiễm khuẩn phụ thuộc vào nhiều yếu tố, gồm có thực trạng bệnh lý, vị trí nhiễm khuẩn và sức đề kháng của người bệnh. Các kiến thức và kỹ năng về phân loại kháng sinh, về PK / PD sẽ giúp cho việc lựa chọn kháng sinh và xác lập lại chính sách liều tối ưu cho từng nhóm kháng sinh, là cơ sở để thực thi những nguyên tắc sử dụng kháng sinh hài hòa và hợp lý. Đây cũng là những nội dung quan trọng so với mỗi thầy thuốc để bảo vệ hiệu suất cao – bảo đảm an toàn – kinh tế tài chính và giảm tỷ suất kháng kháng sinh trong điều trị .
Benh.vn (Theo Hướng dẫn sử dụng thuốc kháng sinh mới nhất của Bộ Y tế)
Source: https://dvn.com.vn
Category: Tư Vấn